Información para pacientes
Herpes zóster
Esta información ha sido elaborada por la Sociedad Española de Medicina Interna (SEMI). Pretende que los pacientes conozcan mejor sus enfermedades.
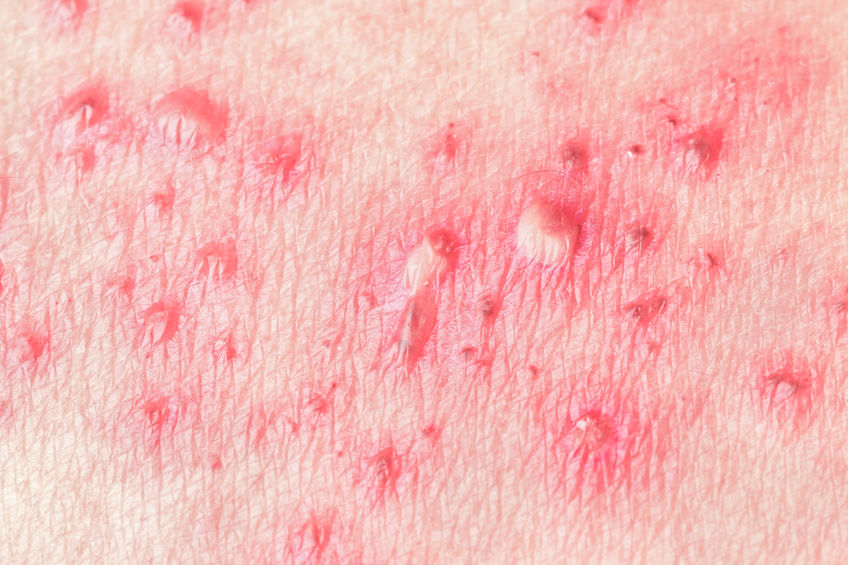
1. Herpes zóster
El herpes zóster es una enfermedad producida por una reactivación del virus latente varicela-zóster, que afecta a los nervios periféricos y a la piel, donde puede producir pequeñas ampollas dolorosas en forma de anillo agrupadas a lo largo de la zona de distribución del nervio (dermatoma). Coloquialmente se llama culebrilla o fuego de San Antonio. Afecta a alrededor del 20% de la población.
Se puede presentar a cualquier edad, aunque lo más común es que aparezca en mayores de 60 años y/o en personas con un sistema inmune mermado por alguna enfermedad o tratamiento médico.
Está producido por el mismo virus que la varicela, siendo una reactivación de éste a nivel de los ganglios nerviosos donde permanece en estado latente para irrumpir en determinadas circunstancias de salud en forma de herpes zóster.
2. ¿Podría haberla evitado o ya que la tengo que debo decir a familiares o amigos para que no la presenten?
El 95% de los individuos a los 18 años ya presentan anticuerpos frente al virus por la vacunación o por la infección causada por este virus. No todo el mundo va a desarrollar la afectación neurocutánea. En general han de darse una serie de circunstancias para que esto ocurra (alteraciones del sistema inmune, bien transitorias bien permanentes por alguna enfermedad).
3. ¿Qué debo hacer para mejorarme?
Acudir a un médico, que valorará las lesiones, y generalmente buscará una causa oculta cuando un adulto joven desarrolle esta enfermedad, por ejemplo, un estudio que busque enfermedades malignas o infecciones debilitantes como la infección por VIH. Luego me indicará el tratamiento antiviral que tomado de manera precoz disminuye las molestias y evita complicaciones muy dolorosas.
4. ¿Cuál es el pronóstico?
En niños suele ser un proceso benigno, pero en el caso de los adultos puede convertirse en una enfermedad muy debilitante, ya que puede provocar grandes dolores. En el 4% de los casos reaparece un segundo brote de herpes zóster y hasta en un 30% en el caso de infectados por VIH.
La aparición de un herpes zóster en la embarazada no supone ningún riesgo especial en el feto, aunque conviene no tratarlo con los antivirales destinados a este fin salvo en casos muy severos.
La afectación en niños menores de 2 años se cree que es consecuencia de un proceso de varicela de la madre durante el embarazo, es decir, infección intrauterina por el virus.
El paciente con herpes zóster suele contagiarse en la infancia. En este primer momento se desarrolla una enfermedad exantemática (con erupciones rojizas en la piel) que se conoce como varicela, y que constituye la forma inicial de infección del virus varicela-zóster. Después de que la varicela se haya resuelto, el virus queda latente durante años en los ganglios de los nervios dorsales del paciente. La reactivación de este virus, que estaba inactivado, es la causa del herpes zóster.
Los dos principales factores por los que el virus latente de la varicela brota y se manifiesta en forma de zóster son:
- La alteración funcional de la inmunidad, siendo el ejemplo claro el envejecimiento, donde el funcionamiento de este sistema como de otros se va deteriorando. Existen casos en adultos jóvenes y sin otras enfermedades, pero con situaciones debilitantes (nutricionales, estrés…) donde puede aparecer, aunque es obligado el estudio para excluir otros procesos.
- La alteración patológica del sistema inmune debido a medicación (corticoides, quimioterapia), tumores o infecciones como el VIH.
Igualmente, los niños que tuvieron varicela antes de cumplir el primer año de vida tienen más papeletas de sufrir este problema.
También se ha observado que algunos medicamentos, como algunos de los empleados en el tratamiento de patologías reumáticas como la artrosis podrían favorecer su aparición.
5. Tratamiento
Aciclovir, famciclovir o valacilovir son las opciones de tratamiento del herpes zóster más empleadas.
No es posible eliminar el virus del herpes zóster del organismo mediante ningún tratamiento, aunque si se pueden tomar determinados medicamentos para aliviar o disminuir los síntomas y recuperarse lo antes posible.
El tratamiento con aciclovir se acepta para la varicela y el herpes zóster. Este medicamento, administrado por vía oral durante 7-10 días, es muy beneficioso para pacientes con una reactivación del virus varicela-zóster. Su complicada posología lo relega solo a tratamientos intravenosos en casos complicados.
Otros fármacos que también son muy útiles como tratamiento del herpes zóster, son el famciclovir y el valacilovir, que ofrecen muchas ventajas en cuanto a su administración, ya que requieren menor dosis diaria. Desde hace unos años se emplea la brivudina mediante una dosis al día durante una semana con un índice de resolución de las lesiones cutáneas muy alto, y una disminución importante de la incidencia de neuralgia posherpética.
Se debe también realizar un tratamiento tópico sobre las lesiones cutáneas con el fin de acelerar el proceso de costra y evitar las molestias y las sobreinfecciones. Para ello se suelen aplicar fomentos de sulfato de zinc diluidos. Es importante evitar la ropa ajustada que roce con las lesiones pues puede generar molestias y enlentecer el proceso.
Si existe afectación ocular, se debe derivar al paciente al servicio de oftalmología, donde le pautarán aciclovir tópico y sistémico para el tratamiento de su herpes zóster.
En casos especiales, como en pacientes con SIDA u otros estados de inmunodepresión, el aciclovir debe emplearse por vía intravenosa, por lo que requerirán siempre hospitalización. De esta forma se reduce la posibilidad de que aparezcan complicaciones posteriores.
Si existe neuralgia posherpética lo más importante será el uso de analgésicos para el alivio del dolor. Se han empleado para ello el clorhidrato de amitriptilina y el clorhidrato de flufenacina.
Otros, indicados para la epilepsia, como gabapentina y pregabalina, son eficaces en el control del dolor. También se emplean análogos opioides como el tapentadol, con una buena tolerancia y un menor índice de efectos adversos que los opioides convencionales, así como parches de lidocaína sobre la zona dolorida, pero ya sin ampollas ni costras.
También se ha demostrado que el uso precoz de glucocorticoides ha acelerado de forma muy significativa algunos aspectos relativos a la mejoría de la calidad de vida del paciente, como son el retorno a la actividad habitual y la interrupción del tratamiento analgésico

